Роль витамина D3 при заболеваниях глаз
Аннотация
Время прочтения 30 мин
Витамин D3 играет важную роль во множестве физиологических процессов в организме человека, включая поддержание здоровья глаз. Известно, что он обладает иммуномодулирующими, противовоспалительными, антиоксидантными и ангиогенными свойствами. Дефицит витамина D3 становится всё более серьёзной глобальной проблемой.
Для изучения связи между витамином D3 и различными заболеваниями глаз были проанализированы 84 релевантных исследования, преимущественно из базы PubMed, опубликованные на английском языке в период с 1999 по 2024 год.
Ткани глаза способны самостоятельно активировать и регулировать уровень витамина D, что подчёркивает важность этого нутриента для поддержания гомеостаза глазных структур. Несмотря на наличие данных, указывающих на возможную связь между витамином D3 и здоровьем глаз, для подтверждения причинно-следственных отношений и разработки клинических рекомендаций необходимы более качественные исследования.
Для изучения связи между витамином D3 и различными заболеваниями глаз были проанализированы 84 релевантных исследования, преимущественно из базы PubMed, опубликованные на английском языке в период с 1999 по 2024 год.
Ткани глаза способны самостоятельно активировать и регулировать уровень витамина D, что подчёркивает важность этого нутриента для поддержания гомеостаза глазных структур. Несмотря на наличие данных, указывающих на возможную связь между витамином D3 и здоровьем глаз, для подтверждения причинно-следственных отношений и разработки клинических рекомендаций необходимы более качественные исследования.

13.05.2026
URL скопирован в буфер обмена!
Введение
Витамин D3, также известный как холекальциферол, является одним из основных предшественников витамина D наряду с витамином D2 (эргокальциферолом). Витамин D3 прежде всего известен своей ролью в регуляции кальциевого обмена и метаболизма костной ткани, однако также обладает иммуномодулирующими, противовоспалительными, антиоксидантными и ангиогенными свойствами.
Витамин D3 образуется из своего предшественника — 7-дегидрохолестерина — в эпидермисе кожи под воздействием солнечного света. После метаболических превращений в печени и почках витамин D3 преобразуется в биологически активные формы: 25-гидроксивитамин D (25(OH)D3) в печени и 1,25-дигидроксивитамин D (1,25(OH)2D3) в почках.
Согласно рекомендациям Endocrine Society, оптимальный уровень витамина D в сыворотке крови составляет 40–60 нг/мл.
Для поддержания этих значений рекомендуемая суточная доза составляет:
Дефицитом считается уровень ниже 30 нг/мл, а недостаточностью — диапазон 20–30 нг/мл [1].
Высокая распространённость дефицита витамина D3 отмечается по всей Европе, причём в северных странах проблема выражена сильнее из-за недостатка солнечного света в зимний период. По данным исследований, дефицит витамина D3 наблюдается примерно у 40% населения Европы. В США и Канаде дефицит встречается примерно у 24–42% населения. В таких странах, как Индия, Пакистан и Бангладеш, распространённость достигает 70–90%.
К группам повышенного риска дефицита витамина D относятся:
Наиболее распространённым методом оценки статуса витамина D является определение уровня 25(OH)D3 в сыворотке крови.
Цель данного обзора — систематизировать и обновить современные данные о роли витамина D при заболеваниях глаз с учётом публикаций, представленных в базе PubMed за период с 1999 по 2024 год.
Витамин D3 образуется из своего предшественника — 7-дегидрохолестерина — в эпидермисе кожи под воздействием солнечного света. После метаболических превращений в печени и почках витамин D3 преобразуется в биологически активные формы: 25-гидроксивитамин D (25(OH)D3) в печени и 1,25-дигидроксивитамин D (1,25(OH)2D3) в почках.
Согласно рекомендациям Endocrine Society, оптимальный уровень витамина D в сыворотке крови составляет 40–60 нг/мл.
Для поддержания этих значений рекомендуемая суточная доза составляет:
- 400–1000 МЕ для детей младше 1 года;
- 600–1000 МЕ для детей и подростков от 1 до 18 лет;
- 1500–2000 МЕ для взрослых.
Дефицитом считается уровень ниже 30 нг/мл, а недостаточностью — диапазон 20–30 нг/мл [1].
Высокая распространённость дефицита витамина D3 отмечается по всей Европе, причём в северных странах проблема выражена сильнее из-за недостатка солнечного света в зимний период. По данным исследований, дефицит витамина D3 наблюдается примерно у 40% населения Европы. В США и Канаде дефицит встречается примерно у 24–42% населения. В таких странах, как Индия, Пакистан и Бангладеш, распространённость достигает 70–90%.
К группам повышенного риска дефицита витамина D относятся:
- пожилые люди (из-за снижения способности кожи синтезировать витамин D3 и уменьшения времени пребывания на солнце);
- люди с тёмной кожей (повышенный уровень меланина снижает синтез витамина D3 в коже);
- младенцы и дети (вследствие недостаточного поступления с пищей и ограниченного пребывания на солнце);
- беременные и кормящие женщины (из-за повышенной потребности в витамине D3);
- люди с ограниченным пребыванием на солнце (проживающие в северных широтах, работающие в помещениях или придерживающиеся строгих требований к одежде).
Наиболее распространённым методом оценки статуса витамина D является определение уровня 25(OH)D3 в сыворотке крови.
Цель данного обзора — систематизировать и обновить современные данные о роли витамина D при заболеваниях глаз с учётом публикаций, представленных в базе PubMed за период с 1999 по 2024 год.
Методология
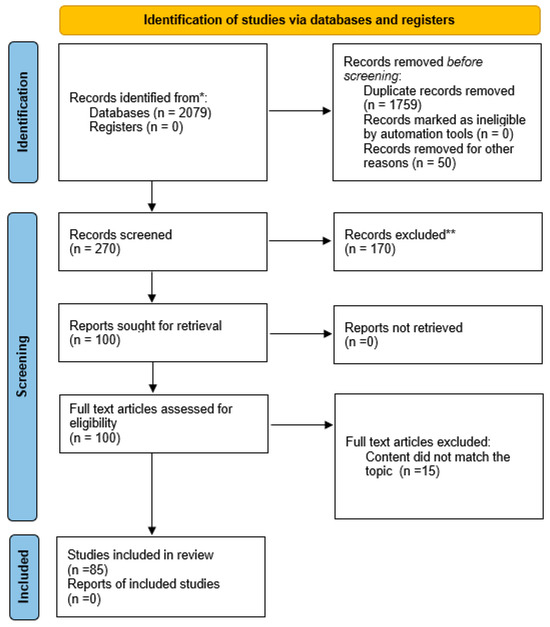
Данный систематический обзор был проведён и оформлен в соответствии с рекомендациями PRISMA для систематических обзоров и метаанализов, а также расширением PRISMA для сетевых метаанализов. Схема поиска и поэтапного отбора исследований представлена на рисунке 1.
Регистрация систематического обзора: PROSPERO № 555572.
Регистрация систематического обзора: PROSPERO № 555572.
Рис. 1. Блок-схема PRISMA.
Обзор преимущественно основан на публикациях из базы данных PubMed. В анализ были включены статьи на английском языке, опубликованные в период с 1999 по 2024 год.
Использовались следующие ключевые слова:
«vitamin D» или «cholecalciferol» в сочетании с:
«ocular», «eye disease», «glaucoma», «dry eye», «myopia», «keratoconus», «thyroid eye disease», «retinoblastoma», «diabetic retinopathy», «age-related macular degeneration», «cataract».
В обзор включались публикации всех типов. Исключались дублирующиеся работы, тезисы конференций, постеры, а также публикации, не соответствующие исследовательскому вопросу.
В итоговый анализ были включены 84 статьи:
Использовались следующие ключевые слова:
«vitamin D» или «cholecalciferol» в сочетании с:
«ocular», «eye disease», «glaucoma», «dry eye», «myopia», «keratoconus», «thyroid eye disease», «retinoblastoma», «diabetic retinopathy», «age-related macular degeneration», «cataract».
В обзор включались публикации всех типов. Исключались дублирующиеся работы, тезисы конференций, постеры, а также публикации, не соответствующие исследовательскому вопросу.
В итоговый анализ были включены 84 статьи:
- 8 — по синдрому сухого глаза;
- 7 — по миопии;
- 8 — по кератоконусу;
- 8 — по эндокринной офтальмопатии Грейвса;
- 6 — по ретинобластоме;
- 12 — по возрастной макулярной дегенерации;
- 14 — по диабетической ретинопатии и диабетическому макулярному отёку;
- 12 — по глаукоме;
- 7 — по катаракте.
Синдром сухого глаза (DED)
Низкий уровень витамина D может способствовать развитию синдрома сухого глаза — распространённого офтальмологического заболевания, проявляющегося сухостью, дискомфортом, покраснением и раздражением глаз.
У пациентов с DED уровень витамина D3 оказался ниже по сравнению с людьми без признаков сухого глаза. При этом различий по полу и увеличения распространённости заболевания с возрастом выявлено не было.
Однако в другом исследовании показаны половые различия влияния витамина D: улучшение времени разрыва слёзной плёнки (TBUT) наблюдалось как у мужчин, так и у женщин, тогда как улучшение показателей флуоресцеинового окрашивания (FSS) и слезопродукции отмечалось преимущественно у женщин.
Воспаление считается одним из ключевых механизмов развития синдрома сухого глаза. Противовоспалительное действие активного витамина D связано с подавлением активации T-хелперов и цитотоксических T-клеток, а также со снижением продукции воспалительных медиаторов, включая IL-2, IL-6, IL-8 и IL-12. Кроме того, витамин D подавляет активность C-реактивного белка (CRP), TNF-α, IL-1 и IL-6 и одновременно стимулирует выработку IL-10.
Недостаточность витамина D может способствовать развитию синдрома сухого глаза, вызывая плоскоклеточную метаплазию конъюнктивы и уменьшение количества бокаловидных клеток на поверхности глаза.
При этом уровень витамина D у пациентов с сухим глазом не коррелировал с показателями индекса заболеваний глазной поверхности (OSDI) или уровнем IL-6. Однако уровень IL-6 был связан с объёмом слезопродукции.
Дефицит витамина D ассоциирован с более выраженными субъективными симптомами и снижением продукции слезы у пациентов с синдромом сухого глаза.
Добавление витамина D к стандартной терапии DED может улучшать стабильность слёзной плёнки и её осмолярность. Тем не менее устойчивой связи между дефицитом витамина D3 и тяжестью DED выявлено не было.
У пациентов с DED уровень витамина D3 оказался ниже по сравнению с людьми без признаков сухого глаза. При этом различий по полу и увеличения распространённости заболевания с возрастом выявлено не было.
Однако в другом исследовании показаны половые различия влияния витамина D: улучшение времени разрыва слёзной плёнки (TBUT) наблюдалось как у мужчин, так и у женщин, тогда как улучшение показателей флуоресцеинового окрашивания (FSS) и слезопродукции отмечалось преимущественно у женщин.
Воспаление считается одним из ключевых механизмов развития синдрома сухого глаза. Противовоспалительное действие активного витамина D связано с подавлением активации T-хелперов и цитотоксических T-клеток, а также со снижением продукции воспалительных медиаторов, включая IL-2, IL-6, IL-8 и IL-12. Кроме того, витамин D подавляет активность C-реактивного белка (CRP), TNF-α, IL-1 и IL-6 и одновременно стимулирует выработку IL-10.
Недостаточность витамина D может способствовать развитию синдрома сухого глаза, вызывая плоскоклеточную метаплазию конъюнктивы и уменьшение количества бокаловидных клеток на поверхности глаза.
При этом уровень витамина D у пациентов с сухим глазом не коррелировал с показателями индекса заболеваний глазной поверхности (OSDI) или уровнем IL-6. Однако уровень IL-6 был связан с объёмом слезопродукции.
Дефицит витамина D ассоциирован с более выраженными субъективными симптомами и снижением продукции слезы у пациентов с синдромом сухого глаза.
Добавление витамина D к стандартной терапии DED может улучшать стабильность слёзной плёнки и её осмолярность. Тем не менее устойчивой связи между дефицитом витамина D3 и тяжестью DED выявлено не было.

Миопия
Миопия (близорукость) — это нарушение рефракции, при котором близкие объекты видны чётко, а удалённые — размыто. Это происходит из-за чрезмерной длины глазного яблока или избыточной кривизны роговицы, в результате чего свет фокусируется перед сетчаткой, а не непосредственно на ней.
У людей с недостаточным уровнем витамина D миопия встречалась значительно чаще по сравнению с лицами с нормальным уровнем витамина D.
Анализ группы пациентов в возрасте от 12 до 50 лет показал, что у людей с миопией уровень витамина D в сыворотке крови был ниже, чем у здоровых участников. Однако механизмы этой связи у человека пока остаются неясными.
Одно из наиболее современных исследований, посвящённых роли витамина D3 в развитии миопии, было проведено на мышах. Показано, что кальципотриол (аналог витамина D3) активирует сигнальный путь, зависимый от рецептора витамина D в склере, повышая экспрессию α1-цепи коллагена I типа в склере.
У детей младшего возраста (5–15 лет) выраженной связи между дефицитом витамина D и миопией выявлено не было [14]. Китайское поперечное исследование среди детей 6–14 лет также не обнаружило связи между концентрацией 25(OH)D в сыворотке крови и миопией.
Однако индийское исследование среди детей 5–15 лет показало противоположные результаты: витамин D3 был определён как потенциально важный фактор развития миопии у детей.
Более высокая экспозиция к UVB-излучению ассоциировалась со снижением риска миопии, особенно в подростковом и молодом возрасте.
У людей с недостаточным уровнем витамина D миопия встречалась значительно чаще по сравнению с лицами с нормальным уровнем витамина D.
Анализ группы пациентов в возрасте от 12 до 50 лет показал, что у людей с миопией уровень витамина D в сыворотке крови был ниже, чем у здоровых участников. Однако механизмы этой связи у человека пока остаются неясными.
Одно из наиболее современных исследований, посвящённых роли витамина D3 в развитии миопии, было проведено на мышах. Показано, что кальципотриол (аналог витамина D3) активирует сигнальный путь, зависимый от рецептора витамина D в склере, повышая экспрессию α1-цепи коллагена I типа в склере.
У детей младшего возраста (5–15 лет) выраженной связи между дефицитом витамина D и миопией выявлено не было [14]. Китайское поперечное исследование среди детей 6–14 лет также не обнаружило связи между концентрацией 25(OH)D в сыворотке крови и миопией.
Однако индийское исследование среди детей 5–15 лет показало противоположные результаты: витамин D3 был определён как потенциально важный фактор развития миопии у детей.
Более высокая экспозиция к UVB-излучению ассоциировалась со снижением риска миопии, особенно в подростковом и молодом возрасте.
Кератоконус (KC)
Кератоконус — заболевание, при котором роговица истончается и постепенно приобретает конусовидную форму.
У пациентов с кератоконусом уровень 25-гидроксивитамина D в сыворотке крови, как правило, ниже по сравнению со здоровыми людьми.
В роговице, слёзной жидкости и крови пациентов с этим заболеванием выявлены повышенные уровни воспалительных медиаторов и иммунных факторов, тогда как уровень противовоспалительных факторов, включая витамин D и его рецепторы, был снижен.
Полиморфизм рецептора витамина D также связывают с развитием кератоконуса. В частности, ген Taq1 и его аллели tt рассматриваются как значимые факторы риска развития заболевания.
Коллаген — белок, обеспечивающий прочность и структуру различных тканей организма, включая роговицу, — играет важную роль в патогенезе кератоконуса. Научно подтверждена связь между дефицитом витамина D и повышенными уровнями системных маркеров деградации коллагена.
Низкий уровень 25(OH)D связан не только с развитием кератоконуса, но и с его прогрессированием — как при прогрессирующем, так и при стабильном течении заболевания.
С учётом особенностей течения заболевания и улучшения состояния при повышении потребления витамина D кератоконус иногда рассматривают как своеобразную «витамин D-резистентную форму рахита» со стороны глаз . Это также может объяснять рецидивы заболевания после трансплантации роговицы, поскольку дефицит витамина D у пациентов нередко сохраняется или усиливается с возрастом.
Таким образом, добавление витамина D потенциально может рассматриваться как альтернатива хирургическому лечению, поскольку спустя 12 месяцев способно способствовать стабилизации прогрессирования кератоконуса.
Метаанализ Gupta PC показал, что низкий уровень витамина D может быть связан с более высокой вероятностью тяжёлого течения кератоконуса. В связи с этим регулярный мониторинг уровня витамина D и микроэлементов у пациентов с KC — как при постановке диагноза, так и в ходе дальнейшего наблюдения — может использоваться как прогностический инструмент оценки тяжести заболевания.
У пациентов с кератоконусом уровень 25-гидроксивитамина D в сыворотке крови, как правило, ниже по сравнению со здоровыми людьми.
В роговице, слёзной жидкости и крови пациентов с этим заболеванием выявлены повышенные уровни воспалительных медиаторов и иммунных факторов, тогда как уровень противовоспалительных факторов, включая витамин D и его рецепторы, был снижен.
Полиморфизм рецептора витамина D также связывают с развитием кератоконуса. В частности, ген Taq1 и его аллели tt рассматриваются как значимые факторы риска развития заболевания.
Коллаген — белок, обеспечивающий прочность и структуру различных тканей организма, включая роговицу, — играет важную роль в патогенезе кератоконуса. Научно подтверждена связь между дефицитом витамина D и повышенными уровнями системных маркеров деградации коллагена.
Низкий уровень 25(OH)D связан не только с развитием кератоконуса, но и с его прогрессированием — как при прогрессирующем, так и при стабильном течении заболевания.
С учётом особенностей течения заболевания и улучшения состояния при повышении потребления витамина D кератоконус иногда рассматривают как своеобразную «витамин D-резистентную форму рахита» со стороны глаз . Это также может объяснять рецидивы заболевания после трансплантации роговицы, поскольку дефицит витамина D у пациентов нередко сохраняется или усиливается с возрастом.
Таким образом, добавление витамина D потенциально может рассматриваться как альтернатива хирургическому лечению, поскольку спустя 12 месяцев способно способствовать стабилизации прогрессирования кератоконуса.
Метаанализ Gupta PC показал, что низкий уровень витамина D может быть связан с более высокой вероятностью тяжёлого течения кератоконуса. В связи с этим регулярный мониторинг уровня витамина D и микроэлементов у пациентов с KC — как при постановке диагноза, так и в ходе дальнейшего наблюдения — может использоваться как прогностический инструмент оценки тяжести заболевания.
Эндокринная офтальмопатия Грейвса
Эндокринная офтальмопатия Грейвса (thyroid eye disease, TED) — основное экстратиреоидное проявление болезни Грейвса (GD). Заболевание может проявляться ретракцией век, экзофтальмом, поражением мягких тканей орбиты, спонтанной ретробульбарной болью и дискомфортом при взгляде вверх или вниз.
У пациентов с болезнью Грейвса уровень витамина D, как правило, ниже по сравнению с общей популяцией [26]. У пациентов с TED уровень 25(OH)D в сыворотке крови был значительно ниже, чем у пациентов с болезнью Грейвса без офтальмопатии (24,8 ± 13,2 нг/мл против 29,4 ± 13,3 нг/мл; p = 0,006).
Согласно клиническому наблюдению из Саудовской Аравии, дефицит витамина D может способствовать развитию или прогрессированию болезни Грейвса, тогда как коррекция дефицита потенциально способна улучшать течение заболевания. Возможным объяснением считается связь полиморфизмов гена рецептора витамина D и гена витамин-D-связывающего белка с болезнью Грейвса.
Тиреотоксикоз негативно влияет на костную ткань и сопровождается сложными изменениями метаболизма костей и витамина D.
Ещё одной важной особенностью витамина D3 является его потенциальная способность снижать побочные эффекты глюкокортикостероидной терапии при лечении эндокринной офтальмопатии. Пациенты, получавшие метилпреднизолон и имевшие низкий уровень витамина D или сниженную костную массу, дополнительно принимали кальций и витамин D, а также увеличивали пребывание на солнце. Вероятно, это способствовало повышению уровня витамина D после лечения.
Последние публикации не выявили значимой связи между распространённостью дефицита витамина D и TED, особенно у пациентов с уровнем 25(OH)D выше 20 нг/мл.
В исследовании G. Lanzolla, выполненном на относительно крупной выборке, различий в уровне 25(OH)D между пациентами с офтальмопатией Грейвса и без неё выявлено не было. Также не обнаружено связи между уровнем 25(OH)D в сыворотке и характеристиками GO, за исключением обратной корреляции с шириной глазной щели.
Необходимы дальнейшие исследования для оценки возможного влияния тяжёлого дефицита витамина D (<10 нг/мл) на риск развития офтальмопатии Грейвса. Хорошо спланированные клинические исследования необходимы для оценки эффективности и безопасности витамина D3 как дополнительного компонента терапии TED.
У пациентов с болезнью Грейвса уровень витамина D, как правило, ниже по сравнению с общей популяцией [26]. У пациентов с TED уровень 25(OH)D в сыворотке крови был значительно ниже, чем у пациентов с болезнью Грейвса без офтальмопатии (24,8 ± 13,2 нг/мл против 29,4 ± 13,3 нг/мл; p = 0,006).
Согласно клиническому наблюдению из Саудовской Аравии, дефицит витамина D может способствовать развитию или прогрессированию болезни Грейвса, тогда как коррекция дефицита потенциально способна улучшать течение заболевания. Возможным объяснением считается связь полиморфизмов гена рецептора витамина D и гена витамин-D-связывающего белка с болезнью Грейвса.
Тиреотоксикоз негативно влияет на костную ткань и сопровождается сложными изменениями метаболизма костей и витамина D.
Ещё одной важной особенностью витамина D3 является его потенциальная способность снижать побочные эффекты глюкокортикостероидной терапии при лечении эндокринной офтальмопатии. Пациенты, получавшие метилпреднизолон и имевшие низкий уровень витамина D или сниженную костную массу, дополнительно принимали кальций и витамин D, а также увеличивали пребывание на солнце. Вероятно, это способствовало повышению уровня витамина D после лечения.
Последние публикации не выявили значимой связи между распространённостью дефицита витамина D и TED, особенно у пациентов с уровнем 25(OH)D выше 20 нг/мл.
В исследовании G. Lanzolla, выполненном на относительно крупной выборке, различий в уровне 25(OH)D между пациентами с офтальмопатией Грейвса и без неё выявлено не было. Также не обнаружено связи между уровнем 25(OH)D в сыворотке и характеристиками GO, за исключением обратной корреляции с шириной глазной щели.
Необходимы дальнейшие исследования для оценки возможного влияния тяжёлого дефицита витамина D (<10 нг/мл) на риск развития офтальмопатии Грейвса. Хорошо спланированные клинические исследования необходимы для оценки эффективности и безопасности витамина D3 как дополнительного компонента терапии TED.

Ретинобластома (RB)
Ретинобластома — вторая по распространённости внутриглазная злокачественная опухоль после увеальной меланомы.
Исследование, посвящённое влиянию нутриентов, употребляемых матерями во время беременности, на риск развития спорадической односторонней ретинобластомы у детей, показало, что повышение уровня витамина D в сыворотке крови связано со снижением вероятности развития заболевания.
В исследованиях на мышах особое внимание привлёк аналог витамина D3 — 1,25-dihydroxy-16-ene-23-yne-vitamin D3 (16,23-D3). Внутрибрюшинное введение 16,23-D3 значительно подавляло рост клеток человеческой ретинобластомы Y-79, имплантированных под кожу атимических nude-мышей.
В модели крупных опухолей у атимических мышей как 1α-OH-D2, так и 16,23-D3 эффективно подавляли рост опухоли по сравнению с контролем. Однако в более продолжительном исследовании ингибирующий эффект сохранялся только у 1α-OH-D2, тогда как 16,23-D3 аналогичного действия уже не демонстрировал.
Кальцитриол подавляет пролиферацию гладкомышечных клеток за счёт остановки клеточного цикла, а не индукции апоптоза. Сигнальные пути, через которые витамин D3 ингибирует клеточный рост, до конца не изучены, однако они включают снижение гиперфосфорилирования белка Rb и фосфорилирования Chk1 без влияния на другие ингибиторы клеточного цикла.
Добавление витамина D также может быть полезным при химиотерапии ретинобластомы цисплатином. Такая комбинация потенциально позволяет снизить дозу цисплатина, уменьшая краткосрочную и долгосрочную токсичность при сохранении противоопухолевой эффективности.
Несмотря на перспективные теоретические данные, прямых доказательств связи витамина D3 с ретинобластомой пока недостаточно, и необходимы дополнительные исследования.
Перспективными направлениями будущих исследований могут стать:
Исследование, посвящённое влиянию нутриентов, употребляемых матерями во время беременности, на риск развития спорадической односторонней ретинобластомы у детей, показало, что повышение уровня витамина D в сыворотке крови связано со снижением вероятности развития заболевания.
В исследованиях на мышах особое внимание привлёк аналог витамина D3 — 1,25-dihydroxy-16-ene-23-yne-vitamin D3 (16,23-D3). Внутрибрюшинное введение 16,23-D3 значительно подавляло рост клеток человеческой ретинобластомы Y-79, имплантированных под кожу атимических nude-мышей.
В модели крупных опухолей у атимических мышей как 1α-OH-D2, так и 16,23-D3 эффективно подавляли рост опухоли по сравнению с контролем. Однако в более продолжительном исследовании ингибирующий эффект сохранялся только у 1α-OH-D2, тогда как 16,23-D3 аналогичного действия уже не демонстрировал.
Кальцитриол подавляет пролиферацию гладкомышечных клеток за счёт остановки клеточного цикла, а не индукции апоптоза. Сигнальные пути, через которые витамин D3 ингибирует клеточный рост, до конца не изучены, однако они включают снижение гиперфосфорилирования белка Rb и фосфорилирования Chk1 без влияния на другие ингибиторы клеточного цикла.
Добавление витамина D также может быть полезным при химиотерапии ретинобластомы цисплатином. Такая комбинация потенциально позволяет снизить дозу цисплатина, уменьшая краткосрочную и долгосрочную токсичность при сохранении противоопухолевой эффективности.
Несмотря на перспективные теоретические данные, прямых доказательств связи витамина D3 с ретинобластомой пока недостаточно, и необходимы дополнительные исследования.
Перспективными направлениями будущих исследований могут стать:
- клинические испытания витамина D3 для профилактики ретинобластомы;
- оценка его роли как дополнительного компонента терапии;
- исследования на животных моделях для изучения влияния витамина D3 на рост опухоли, прогрессирование заболевания и ответ на лечение.
Возрастная макулярная дегенерация (AMD)
Возрастная макулярная дегенерация приводит к снижению чёткости или полной утрате центрального зрения.
У пациентов с AMD уровень витамина D обычно ниже, чем у здоровых людей.
Витамин D3 обладает защитными свойствами в отношении оксидативного стресса. В клетках пигментного эпителия сетчатки он:
Повышенный уровень 25(OH)D в сыворотке крови ассоциировался с более высокой вероятностью ранней AMD у пациентов младше 60 лет. Однако у лиц старше 60 лет более высокий уровень витамина D был связан со снижением риска поздней AMD. Авторы исследования предполагают, что поддержание определённого уровня 25(OH)D может снижать риск AMD у предрасположенных пациентов.
Отмечается тенденция к более поздним стадиям AMD у людей с уровнем витамина D ниже 50 нмоль/л.
Уровень витамина D3 также может влиять на риск неоваскулярной формы AMD: по мере снижения уровня 25(OH)D3 частота AMD может возрастать.
Комбинация витамина D3 и мезо-зеаксантина обеспечивала защиту пигментного эпителия сетчатки от множественных повреждений, напоминающих сложные патогенетические процессы при AMD.
Согласно исследованию D’Aloisio R., пероральный приём витамина D3 способен приводить к увеличению толщины хориоидеи и плотности сосудов хориокапилляров.
Комбинация антиоксидантного нутритивного комплекса с витамином D рассматривается как более эффективный вариант пероральной поддержки на ранних стадиях AMD.
Рацион с высоким содержанием витамина D потенциально способен замедлять или отсрочивать прогрессирование возрастной макулярной дегенерации до тяжёлых стадий.
Тем не менее для разработки клинических рекомендаций по оптимальному уровню витамина D3 для профилактики и терапии AMD необходимы дополнительные исследования.
У пациентов с AMD уровень витамина D обычно ниже, чем у здоровых людей.
Витамин D3 обладает защитными свойствами в отношении оксидативного стресса. В клетках пигментного эпителия сетчатки он:
- повышает жизнеспособность клеток;
- уменьшает апоптоз;
- снижает повреждение ДНК в концентрациях 10–100 нМ;
- уменьшает образование внутриклеточных ROS при концентрациях 10–60 нМ;
- повышает митохондриальный мембранный потенциал при концентрациях 10–50 нМ.
Повышенный уровень 25(OH)D в сыворотке крови ассоциировался с более высокой вероятностью ранней AMD у пациентов младше 60 лет. Однако у лиц старше 60 лет более высокий уровень витамина D был связан со снижением риска поздней AMD. Авторы исследования предполагают, что поддержание определённого уровня 25(OH)D может снижать риск AMD у предрасположенных пациентов.
Отмечается тенденция к более поздним стадиям AMD у людей с уровнем витамина D ниже 50 нмоль/л.
Уровень витамина D3 также может влиять на риск неоваскулярной формы AMD: по мере снижения уровня 25(OH)D3 частота AMD может возрастать.
Комбинация витамина D3 и мезо-зеаксантина обеспечивала защиту пигментного эпителия сетчатки от множественных повреждений, напоминающих сложные патогенетические процессы при AMD.
Согласно исследованию D’Aloisio R., пероральный приём витамина D3 способен приводить к увеличению толщины хориоидеи и плотности сосудов хориокапилляров.
Комбинация антиоксидантного нутритивного комплекса с витамином D рассматривается как более эффективный вариант пероральной поддержки на ранних стадиях AMD.
Рацион с высоким содержанием витамина D потенциально способен замедлять или отсрочивать прогрессирование возрастной макулярной дегенерации до тяжёлых стадий.
Тем не менее для разработки клинических рекомендаций по оптимальному уровню витамина D3 для профилактики и терапии AMD необходимы дополнительные исследования.
Диабетическая ретинопатия (DR) и диабетический макулярный отёк (DME)
Избыточное образование активных форм кислорода и хроническое воспаление считаются важными факторами развития диабетической ретинопатии.
Низкий уровень холекальциферола в сыворотке крови повышает риск развития DR у пациентов с сахарным диабетом 2 типа. Показатели дефицита витамина D также связаны с тяжестью течения ретинопатии.
Дефицит витамина D тесно связан с риском развития пролиферативной ретинопатии благодаря влиянию витамина D на процессы неоваскуляризации. У пациентов с уровнем витамина D ≤20 нг/мл пролиферативная DR встречалась чаще по сравнению с пациентами с непролиферативной DR или отсутствием ретинопатии.
У пациентов с диабетической ретинопатией уровень витамин-D-связывающего белка (VDBP) снижен. Это может быть связано как с его потерей через почки вследствие тубулярной дисфункции, так и с возможным участием дефицита VDBP в нарушении микроциркуляции сетчатки.
Регулярное потребление витамина D способствует снижению уровней глюкозы натощак и случайной гликемии за счёт повышения концентрации белка ретинобластомы. Кроме того, витамин D влияет на чувствительность к инсулину — либо увеличивая количество инсулиновых рецепторов, либо повышая их чувствительность к инсулину.
Лечение витамином D3 способствовало восстановлению нарушенной целостности гематоретинального барьера, повреждённого воздействием высоких концентраций глюкозы.
Витамин D3 способен поддерживать нормальную структуру сетчатки, снижать сосудистую проницаемость и подавлять апоптоз клеток сетчатки благодаря уменьшению продукции ROS через ингибирование сигнального пути ROS/TXNIP/NLRP3.
Добавление витамина D потенциально может играть важную роль в профилактике, лечении и улучшении прогноза пролиферативной DR, поскольку витамин D также способен подавлять VEGF.
Кроме того, комбинация куркумина и гомотаурина с витамином D3 показала эффективность в изменении уровней воспалительных медиаторов и маркеров повреждения сетчатки.
Таким образом, холекальциферол может рассматриваться как потенциально полезный компонент контроля сахарного диабета и профилактики DR.
Однако исследование Mendelian randomization не выявило достоверной причинно-следственной связи между уровнем 25(OH)D и диабетической ретинопатией [63]. Аналогично Seyyar SA отметил, что у пациентов с диабетом уровень 25(OH)D ниже, чем у людей без диабета, однако прямой связи между уровнем витамина D и развитием DR обнаружено не было.
Диабетический макулярный отёк может развиваться на разных стадиях DR — от лёгкой непролиферативной до пролиферативной формы. Заболевание характеризуется повышенной проницаемостью сосудов сетчатки, нарушением эндотелиального барьера и накоплением экссудативной жидкости в макуле.
Также показано, что коррекция дефицита витамина D у пациентов с DME, получающих anti-VEGF-терапию, способствует более длительному сохранению улучшения остроты зрения и уменьшения центральной толщины макулы в течение 6 месяцев лечения.
Низкий уровень холекальциферола в сыворотке крови повышает риск развития DR у пациентов с сахарным диабетом 2 типа. Показатели дефицита витамина D также связаны с тяжестью течения ретинопатии.
Дефицит витамина D тесно связан с риском развития пролиферативной ретинопатии благодаря влиянию витамина D на процессы неоваскуляризации. У пациентов с уровнем витамина D ≤20 нг/мл пролиферативная DR встречалась чаще по сравнению с пациентами с непролиферативной DR или отсутствием ретинопатии.
У пациентов с диабетической ретинопатией уровень витамин-D-связывающего белка (VDBP) снижен. Это может быть связано как с его потерей через почки вследствие тубулярной дисфункции, так и с возможным участием дефицита VDBP в нарушении микроциркуляции сетчатки.
Регулярное потребление витамина D способствует снижению уровней глюкозы натощак и случайной гликемии за счёт повышения концентрации белка ретинобластомы. Кроме того, витамин D влияет на чувствительность к инсулину — либо увеличивая количество инсулиновых рецепторов, либо повышая их чувствительность к инсулину.
Лечение витамином D3 способствовало восстановлению нарушенной целостности гематоретинального барьера, повреждённого воздействием высоких концентраций глюкозы.
Витамин D3 способен поддерживать нормальную структуру сетчатки, снижать сосудистую проницаемость и подавлять апоптоз клеток сетчатки благодаря уменьшению продукции ROS через ингибирование сигнального пути ROS/TXNIP/NLRP3.
Добавление витамина D потенциально может играть важную роль в профилактике, лечении и улучшении прогноза пролиферативной DR, поскольку витамин D также способен подавлять VEGF.
Кроме того, комбинация куркумина и гомотаурина с витамином D3 показала эффективность в изменении уровней воспалительных медиаторов и маркеров повреждения сетчатки.
Таким образом, холекальциферол может рассматриваться как потенциально полезный компонент контроля сахарного диабета и профилактики DR.
Однако исследование Mendelian randomization не выявило достоверной причинно-следственной связи между уровнем 25(OH)D и диабетической ретинопатией [63]. Аналогично Seyyar SA отметил, что у пациентов с диабетом уровень 25(OH)D ниже, чем у людей без диабета, однако прямой связи между уровнем витамина D и развитием DR обнаружено не было.
Диабетический макулярный отёк может развиваться на разных стадиях DR — от лёгкой непролиферативной до пролиферативной формы. Заболевание характеризуется повышенной проницаемостью сосудов сетчатки, нарушением эндотелиального барьера и накоплением экссудативной жидкости в макуле.
Также показано, что коррекция дефицита витамина D у пациентов с DME, получающих anti-VEGF-терапию, способствует более длительному сохранению улучшения остроты зрения и уменьшения центральной толщины макулы в течение 6 месяцев лечения.
Глаукома
На сегодняшний день глаукома является одной из ведущих причин необратимой слепоты в мире. Повышенное внутриглазное давление (ВГД) считается хорошо известным фактором риска, хотя и не обязательным условием прогрессирования глаукомы.
Добавление витамина D3 не влияет на уровень ВГД у здоровых людей. Недостаточный уровень витамина D, а также наличие аллеля B гена BsmI и аллеля t гена TaqI рассматриваются как значимые факторы риска развития глаукомы.
Кальцитриол защищает ганглиозные клетки сетчатки, поддерживает функцию сетчатки, снижает уровень воспалительных цитокинов и усиливает экспрессию нейропротективных факторов при глаукомной нейродегенерации.
25-(OH)2D3 противодействовал изменениям белков внеклеточного матрикса (ECM), индуцированным H2O2 и связанным с глаукомными изменениями клеточной активности, пролиферации, стресс-ответа и синтеза ECM в клетках трабекулярной сети человека.
В частности, кальцитриол:
Одно из последних исследований, посвящённых связи между уровнем витамина D и офтальмогипертензией в корейской популяции, продемонстрировало обратную дозозависимую корреляцию: у людей с дефицитом витамина D повышенное внутриглазное давление встречалось чаще.
Эта связь была особенно выражена у мужчин и молодых пациентов, что может указывать на возможное взаимодействие витамина D с половыми гормонами, включая эстроген, фолликулостимулирующий гормон и антимюллеров гормон (АМГ). Авторы подчёркивают необходимость дальнейших исследований и клинических испытаний для подтверждения этой зависимости.
В то же время другое исследование, посвящённое влиянию дефицита 1,25-дигидроксихолекальциферола на риск высокого ВГД у пациентов с хроническими заболеваниями, показало более выраженное влияние у женщин.
Кроме того, результаты указывают, что статус витамина D может независимо участвовать в патофизиологии глаукомы, выступая вторичным усугубляющим фактором. При наличии основного патологического механизма низкий уровень витамина D потенциально повышает восприимчивость зрительного нерва и окружающих тканей к глаукомному повреждению.
При этом связи между уровнем витамина D в сыворотке крови и скоростью прогрессирования глаукомы выявлено не было. Если витамин D и оказывает метаболическую защиту от прогрессирования заболевания, клинически выраженного подтверждения этому пока не получено.
Аналогичные выводы были сделаны в пилотном исследовании из Саудовской Аравии, оценивающим связь между снижением уровня 25-OHD и соотношением cup/disc (C/D) при первичной открытоугольной (POAG) и закрытоугольной глаукоме (PACG). Несмотря на низкий уровень витамина D как у пациентов с глаукомой, так и в контрольной группе, исследование не выявило связи между дефицитом витамина D и прогрессированием POAG или PACG в саудовской популяции.
Таким образом, сниженный уровень 25-OHD был связан с наличием POAG, но не с тяжестью заболевания.
Для оценки возможного влияния витамина D на прогрессирование глаукомы необходимы дальнейшие проспективные исследования.
Витамин D3 также способен подавлять пролиферацию, миграцию и трансдифференцировку фибробластов теноновой капсулы человека, что может иметь значение для повышения эффективности трабекулэктомии за счёт поддержания фильтрации внутриглазной жидкости.
Уровень витамина D во внутриглазной жидкости был значительно ниже у пациентов с сочетанием катаракты и глаукомы по сравнению с пациентами только с катарактой, что делает витамин D перспективным кандидатом для дальнейшего изучения в терапии глаукомы.
Следует также отметить комбинацию витамина D3, гастродина, витамина C, чёрной смородины и ликопина. Исследования показали выраженную способность этой комбинации уменьшать повреждения, вызванные глаукомой, за счёт снижения образования ROS и повышения выживаемости клеток посредством подавления апоптоза.
Эти эффекты подтверждались активацией внутриклеточных защитных механизмов как при профилактическом, так и при последующем введении комплекса после моделирования глаукомы .
Несмотря на интересные результаты, клиническая роль витамина D в терапии глаукомы пока остаётся недостаточно определённой. Необходимы более качественные рандомизированные контролируемые исследования для оценки эффективности витамина D3 в профилактике и лечении глаукомы.
Также важны исследования в различных популяциях для понимания влияния генетических, экологических и поведенческих факторов на связь между витамином D3 и глаукомой.
Добавление витамина D3 не влияет на уровень ВГД у здоровых людей. Недостаточный уровень витамина D, а также наличие аллеля B гена BsmI и аллеля t гена TaqI рассматриваются как значимые факторы риска развития глаукомы.
Кальцитриол защищает ганглиозные клетки сетчатки, поддерживает функцию сетчатки, снижает уровень воспалительных цитокинов и усиливает экспрессию нейропротективных факторов при глаукомной нейродегенерации.
25-(OH)2D3 противодействовал изменениям белков внеклеточного матрикса (ECM), индуцированным H2O2 и связанным с глаукомными изменениями клеточной активности, пролиферации, стресс-ответа и синтеза ECM в клетках трабекулярной сети человека.
В частности, кальцитриол:
- подавлял синтез матриксных металлопротеиназ и тканевых ингибиторов металлопротеиназ;
- ингибировал пролиферацию фибробластов;
- снижал синтез коллагена;
- уменьшал апоптоз клеток трабекулярной сети человека (HTMCs);
- подавлял воспаление через ингибирование интерлейкинов.
Одно из последних исследований, посвящённых связи между уровнем витамина D и офтальмогипертензией в корейской популяции, продемонстрировало обратную дозозависимую корреляцию: у людей с дефицитом витамина D повышенное внутриглазное давление встречалось чаще.
Эта связь была особенно выражена у мужчин и молодых пациентов, что может указывать на возможное взаимодействие витамина D с половыми гормонами, включая эстроген, фолликулостимулирующий гормон и антимюллеров гормон (АМГ). Авторы подчёркивают необходимость дальнейших исследований и клинических испытаний для подтверждения этой зависимости.
В то же время другое исследование, посвящённое влиянию дефицита 1,25-дигидроксихолекальциферола на риск высокого ВГД у пациентов с хроническими заболеваниями, показало более выраженное влияние у женщин.
Кроме того, результаты указывают, что статус витамина D может независимо участвовать в патофизиологии глаукомы, выступая вторичным усугубляющим фактором. При наличии основного патологического механизма низкий уровень витамина D потенциально повышает восприимчивость зрительного нерва и окружающих тканей к глаукомному повреждению.
При этом связи между уровнем витамина D в сыворотке крови и скоростью прогрессирования глаукомы выявлено не было. Если витамин D и оказывает метаболическую защиту от прогрессирования заболевания, клинически выраженного подтверждения этому пока не получено.
Аналогичные выводы были сделаны в пилотном исследовании из Саудовской Аравии, оценивающим связь между снижением уровня 25-OHD и соотношением cup/disc (C/D) при первичной открытоугольной (POAG) и закрытоугольной глаукоме (PACG). Несмотря на низкий уровень витамина D как у пациентов с глаукомой, так и в контрольной группе, исследование не выявило связи между дефицитом витамина D и прогрессированием POAG или PACG в саудовской популяции.
Таким образом, сниженный уровень 25-OHD был связан с наличием POAG, но не с тяжестью заболевания.
Для оценки возможного влияния витамина D на прогрессирование глаукомы необходимы дальнейшие проспективные исследования.
Витамин D3 также способен подавлять пролиферацию, миграцию и трансдифференцировку фибробластов теноновой капсулы человека, что может иметь значение для повышения эффективности трабекулэктомии за счёт поддержания фильтрации внутриглазной жидкости.
Уровень витамина D во внутриглазной жидкости был значительно ниже у пациентов с сочетанием катаракты и глаукомы по сравнению с пациентами только с катарактой, что делает витамин D перспективным кандидатом для дальнейшего изучения в терапии глаукомы.
Следует также отметить комбинацию витамина D3, гастродина, витамина C, чёрной смородины и ликопина. Исследования показали выраженную способность этой комбинации уменьшать повреждения, вызванные глаукомой, за счёт снижения образования ROS и повышения выживаемости клеток посредством подавления апоптоза.
Эти эффекты подтверждались активацией внутриклеточных защитных механизмов как при профилактическом, так и при последующем введении комплекса после моделирования глаукомы .
Несмотря на интересные результаты, клиническая роль витамина D в терапии глаукомы пока остаётся недостаточно определённой. Необходимы более качественные рандомизированные контролируемые исследования для оценки эффективности витамина D3 в профилактике и лечении глаукомы.
Также важны исследования в различных популяциях для понимания влияния генетических, экологических и поведенческих факторов на связь между витамином D3 и глаукомой.

Катаракта
Катаракта — это помутнение хрусталика глаза, приводящее к снижению его прозрачности. Хотя заболевание может возникать в любом возрасте, чаще всего оно встречается у пожилых людей.
Rahman ST показал, что регулярный приём высоких доз витамина D пожилыми людьми, проживающими в регионах с низкой распространённостью дефицита витамина D, вероятно, не снижает необходимость хирургического лечения катаракты.
Однако исследование Abdellah MM показало, что пациенты с катарактой склонны к выраженному дефициту витамина D.
Работа Liu H подтвердила значимую причинно-следственную связь между дефицитом витамина D и риском развития катаракты при использовании генетических инструментов оценки витамина D, валидированных в японской популяции.
Дефицит витамина D был связан с развитием задней субкапсулярной катаракты (PSC), что позволяет предположить: повышение потребления витамина D потенциально может снижать риск её возникновения.
Недостаточность витамина D влияет на кальциевый обмен в эпителиальных клетках хрусталика, вызывая разобщение клеточных контактов и образование кистозных вакуолей, которые проявляются в виде характерных водяных щелей.
Концентрация 25(OH)D во внутриглазной жидкости была выше у пациентов с диабетической катарактой по сравнению с возрастной катарактой.
У мужчин с более высоким уровнем 25-гидроксивитамина D риск возрастной катаракты был ниже по сравнению с мужчинами с более низкими уровнями витамина D.
Öktem Ç также выявил статистически значимую связь между дефицитом витамина D и развитием ранней возрастной катаракты.
В целом данные о связи катаракты и витамина D3 пока остаются ограниченными и противоречивыми. Для более точного понимания роли дефицита витамина D в развитии катаракты необходимы дальнейшие масштабные исследования.
Rahman ST показал, что регулярный приём высоких доз витамина D пожилыми людьми, проживающими в регионах с низкой распространённостью дефицита витамина D, вероятно, не снижает необходимость хирургического лечения катаракты.
Однако исследование Abdellah MM показало, что пациенты с катарактой склонны к выраженному дефициту витамина D.
Работа Liu H подтвердила значимую причинно-следственную связь между дефицитом витамина D и риском развития катаракты при использовании генетических инструментов оценки витамина D, валидированных в японской популяции.
Дефицит витамина D был связан с развитием задней субкапсулярной катаракты (PSC), что позволяет предположить: повышение потребления витамина D потенциально может снижать риск её возникновения.
Недостаточность витамина D влияет на кальциевый обмен в эпителиальных клетках хрусталика, вызывая разобщение клеточных контактов и образование кистозных вакуолей, которые проявляются в виде характерных водяных щелей.
Концентрация 25(OH)D во внутриглазной жидкости была выше у пациентов с диабетической катарактой по сравнению с возрастной катарактой.
У мужчин с более высоким уровнем 25-гидроксивитамина D риск возрастной катаракты был ниже по сравнению с мужчинами с более низкими уровнями витамина D.
Öktem Ç также выявил статистически значимую связь между дефицитом витамина D и развитием ранней возрастной катаракты.
В целом данные о связи катаракты и витамина D3 пока остаются ограниченными и противоречивыми. Для более точного понимания роли дефицита витамина D в развитии катаракты необходимы дальнейшие масштабные исследования.
Заключение
Накапливается всё больше данных, указывающих на потенциальную связь витамина D3 с различными офтальмологическими заболеваниями, включая синдром сухого глаза, миопию, кератоконус, эндокринную офтальмопатию, ретинобластому, возрастную макулярную дегенерацию, диабетическую ретинопатию, глаукому и катаракту. Однако существующие данные всё ещё ограничены и местами противоречивы.
Ткани глаза содержат рецепторы витамина D и ферменты, регулирующие его метаболизм. Исследования показывают, что глазные ткани способны самостоятельно активировать и регулировать уровень витамина D, что подчёркивает его важность для поддержания здоровья глаз.
Как и любое медицинское вмешательство, применение витамина D при заболеваниях глаз должно быть индивидуализировано с учётом общего состояния пациента, статуса витамина D и ответа на лечение.
Для более точного понимания механизмов этих взаимосвязей и оценки потенциальной пользы витамина D3 в профилактике и терапии офтальмологических заболеваний необходимы дальнейшие качественные наблюдательные исследования и рандомизированные контролируемые испытания.
Авторы предлагают проведение крупных популяционных исследований для оценки географических различий уровня витамина D и их связи с распространённостью и тяжестью офтальмологических заболеваний с учётом:
Ссылка на источник: https://www.mdpi.com/2072-6643/16/12/1878
Ткани глаза содержат рецепторы витамина D и ферменты, регулирующие его метаболизм. Исследования показывают, что глазные ткани способны самостоятельно активировать и регулировать уровень витамина D, что подчёркивает его важность для поддержания здоровья глаз.
Как и любое медицинское вмешательство, применение витамина D при заболеваниях глаз должно быть индивидуализировано с учётом общего состояния пациента, статуса витамина D и ответа на лечение.
Для более точного понимания механизмов этих взаимосвязей и оценки потенциальной пользы витамина D3 в профилактике и терапии офтальмологических заболеваний необходимы дальнейшие качественные наблюдательные исследования и рандомизированные контролируемые испытания.
Авторы предлагают проведение крупных популяционных исследований для оценки географических различий уровня витамина D и их связи с распространённостью и тяжестью офтальмологических заболеваний с учётом:
- уровня солнечной инсоляции;
- особенностей питания;
- образа жизни.
Ссылка на источник: https://www.mdpi.com/2072-6643/16/12/1878




ООО «Мидика Рус» Россия, 143 090, Московская область,
г. Краснознаменск, ул. Строителей, дом 17, офис 14
СГР № АМ.01.06.01.003.R.87.09.20 от 02.09.2020 г. ТУ 10.89.19−117−71 892 692−2020
ИНН: 5032375192 ОГРН: 503201001
БАД. Не является лекарственным средством
















